A dilatación das veas superficiais prodúcese pola alteración da función das válvulas e do fluxo sanguíneo. As varices son típicas das extremidades inferiores, xa que unha postura vertical provoca un problema coa saída de sangue baixo a influencia da gravidade. Hoxe imos ver as varices nas pernas signos, síntomas e como curar varices.
O mecanismo de formación de varices
Baixo a acción das bombas musculo-venosas do pé, da perna e da coxa, a presión intraabdominal de succión e o traballo do corazón, o sangue ascende de abaixo cara arriba. As veas son grandes vasos polos que se transporta o sangue dende a periferia ata o corazón. As paredes dos vasos sanguíneos teñen menos tecido muscular que as arterias. Para evitar o fluxo sanguíneo inverso, as veas están equipadas con válvulas.
Con atonía das paredes venosas e insuficiencia valvular, o sangue estanca nas veas e prodúcese a súa deformación. O lume da vea aumenta. Canto máis grande é, máis difícil é para as válvulas pechalo completamente. En consecuencia, máis sangue flúe cara atrás, estancándose e estirando aínda máis as veas das pernas.
As varices das extremidades inferiores teñen unha dependencia de xénero, xa que, segundo as estatísticas, son máis frecuentes nas mulleres.
Causas das varices
As principais causas das varices pódense dividir en endóxenas e esóxenas:
- insuficiencia venosa hereditaria;
- inactividade física;
- postura forzada prolongada;
- usar tacóns altos;
- exceso de peso;
- desequilibrio hormonal;
- algunhas enfermidades crónicas e patoloxías de órganos (corazón, fígado, bazo, etc.);
- cambios debido á idade;
- mala postura e pés planos;
- tomar certos tipos de medicamentos (anticonceptivos orais, esteroides);
- aumento da presión intracraneal, o que provoca:
- estreñimiento;
- embarazo, etc.
Como tratar as varices nas pernas nas mulleres
Nas mulleres, o estado do sistema venoso está determinado polas características morfolóxicas e fisiolóxicas do corpo. Así, algúns científicos suxiren que un xene especial, que se herda e está ligado ao xénero, é o responsable da patoloxía das veas no corpo das mulleres. Determina a proporción de coláxeno e elastina nas paredes das veas. Polo tanto, nas mulleres, as varices nas pernas son moito máis comúns.
Ademais, se a hemodinámica nas veas profundas se interrompe, o sangue é descargado nas veas safenas. A estrutura do tecido subcutáneo nas mulleres ten diferenzas características. O tecido subcutáneo ben desenvolvido divide o tecido en sectores mediante pontes de tecido conxuntivo. Nas mulleres con tecido subcutáneo solto, por regra xeral, as veas son de paredes finas e tortuosas. Os "jumpers" exercen presión sobre as paredes adelgazadas, evitando aínda máis a saída de sangue.
O estado da capa muscular da parede venosa nas mulleres tamén está influenciado pola cantidade de hormonas sexuais. Coa diminución dos niveis de estróxenos causada polo embarazo, os desequilibrios hormonais e a menopausa, aparecen as hormonas chamadas "corpus lúteo", que relaxan os músculos da parede venosa.
Segundo as estatísticas, as varices ocorren no 70% das mulleres que experimentaron irregularidades menstruais durante o embarazo.
A dependencia hormonal tamén está indicada polo feito de que coa terapia de substitución hormonal durante a menopausa, os síntomas das varices aparecen menos e o risco de desenvolver a enfermidade redúcese. E tomar anticonceptivos hormonais aumenta o risco de varices.
Durante o embarazo, un maior risco de desenvolver patoloxía venosa está asociado con:
- presión mecánica – o aumento do feto exerce presión sobre a vea cava inferior e impide o fluxo sanguíneo;
- problemas de circulación – durante o embarazo, o volume de sangue aumenta e a súa saída do corazón aumenta, o que crea tensión adicional nas veas non só das pernas, senón tamén da pelve;
- un aumento dos niveis de progesterona afecta o ton do tecido muscular nas paredes das veas, relaxándoos significativamente;
- trastorno da hemostase vai acompañado dun aumento da coagulación do sangue e un aumento da súa viscosidade, o que leva á formación de trombos.
Os factores esóxenos agravan o curso do proceso patolóxico nunha muller. Nos homes, as varices nas pernas son causadas, en maior medida, por factores esóxenos. A causa das varices nos homes é a actividade física excesiva como resultado de levantar pesas no traballo ou practicar deportes de forza.

Practicar algúns deportes pode provocar lesións nas pernas, o que leva a unha expansión total das veas. Un estilo de vida sedentario e unha mala alimentación conducen á obesidade e aumentan a carga nas pernas. O abuso de alcohol e o tabaquismo afectan o estado reolóxico do sangue. Non só se fai máis viscoso, senón que tamén existe o risco de trombose venosa debido á alteración da hemostase.
Unha causa común de varices é a natureza específica do traballo nos homes. A permanencia prolongada nunha posición estática (de pé ou sentado), as vibracións locais ou xerais (condutores, operadores de escavadoras, perforadores) non só provocan o estancamento do sangue nas pernas, senón que tamén afectan o estado e a función da parede venosa. Os homes, en menor medida, pero igual que as mulleres, teñen unha predisposición xenética ás varices.
Os estudos estatísticos confirman un maior risco de varices nos caucásicos.
As varices secundarias son causadas por unha patoloxía sistémica. A composición do sangue e o estado das veas están influenciados pola patoloxía do fígado. A violación das súas funcións pode provocar a interrupción do metabolismo dos lípidos, a formación de colesterol "malo" e a deposición de placas na parede interna da vea. A patoloxía renal leva á patoloxía do metabolismo da auga-sal e do engrosamento do sangue.
Ambos tipos de enfermidades poden causar varices nas pernas. A diabetes mellitus tamén provoca varices e agrava o seu curso. A diabetes mellitus perturba a nutrición e a función dos tecidos, o que pode provocar a formación de úlceras tróficas nas pernas. As enfermidades inflamatorias uroxenitais (prostatite nos homes e vulvite, vaxinite, endometrite, etc. nas mulleres) tamén poden provocar varices.
As varices son unha enfermidade crónica propensa á progresión e recorrencia.
Sinais de varices
Os primeiros signos de varices maniféstanse por unha serie de síntomas característicos:
- sensación de pesadez nas pernas;
- a aparición de calambres nos músculos da pantorrilla;
- sensación de formigueo ou entumecimiento;
- inchazo ao final do día.
A medida que a enfermidade progresa, os síntomas aumentan:
- a aparición de arañas vasculares;
- aparecen veas dilatadas, tortuosas e deformadas;
- a cor dos tecidos adxacentes cambia;
- hai dor nas veas;
- as áreas inflamadas con pel hiperémica son visibles;
- Durante a palpación, séntense nodos trombosados densos ao longo da vea.

Os síntomas dependen da natureza e fase das varices. Se o proceso se intensifica, as varices poden levar a complicacións graves. Os síntomas aumentan, a dor non só se sente despois da actividade física, senón tamén nun estado de calma. Hai unha sensación de comezón e ardor dentro da vea danada.
Debido ao abastecemento de sangue insuficiente, a nutrición da pel está perturbada; A melatonina deposítase nas células danadas, tornando a epiderme escura. A progresión da enfermidade pode ir acompañada da aparición de úlceras tróficas, que son difíciles de tratar. Moitas veces, unha violación do trofismo dos tecidos maniféstase en forma de deramtoses, eczema, sequedade e perda de elasticidade da pel. Os síntomas enumerados son típicos para o desenvolvemento de varices, pero tamén os hai individuais debido ás características do corpo e as enfermidades concomitantes. Os síntomas tamén caracterizan as diferentes etapas das varices.
Clasificación da enfermidade venosa
As varices teñen varias etapas de desenvolvemento, que caracterizan síntomas de forza variable:
- Fase de compensación: o inicio da enfermidade caracterízase pola aparición de arañas vasculares, deformación das veas safenas, sensación de pesadez e inchazo.
- Fase de subcompensación: as varices progresan, hai un cambio na cor do tecido, a presenza de áreas hiperpigmentadas, inchazo constante, calambres musculares das pernas nocturnas, a dor persiste incluso en repouso.
- Fase de descompensación - os signos de inflamación das veas son visibles, a deformación aumenta e esténdese. A interrupción progresiva da nutrición e do abastecemento de sangue aos tecidos pode levar á formación de úlceras tróficas, necrose tisular, etc.
Segundo a clasificación moderna das enfermidades venosas crónicas, a patoloxía caracterízase por varias características: manifestacións clínicas (C), signos etiolóxicos (E), características anatómicas e localización das varices (A), manifestacións fisiopatolóxicas (P).
Entón, as manifestacións clínicas das varices pódense dividir en 6 etapas:
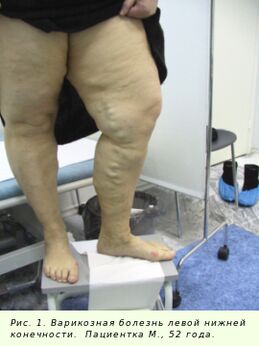
- As primeiras manifestacións das varices son a pesadez e a dor nas pernas. Non hai trastornos circulatorios nas pernas (C0).
- C1 – varices reticulares, nas que aparecen veas reticulares ou arañas.
- C2 – a progresión da enfermidade exprésase en cambios visibles, a aparición de ganglios, veas tortuosas que sobresaen sobre a superficie da pel.
- C3: fase de formación do edema. A permeabilidade das paredes das veas está prexudicada, o líquido permea o tecido ao redor dos vasos. Non se observaron patoloxías do tecido trófico.
- C4 - Os cambios tróficos na epiderme das pernas son perceptibles. Poden aparecer síntomas de atrofia branca, dermatite e eczema.
- C5: úlceras tróficas curadas, propensas a recorrencia.
- C6: hai unha ou máis úlceras abertas na parte inferior das pernas.
As varices deben ser tratadas para deter o proceso. Para establecer con precisión a localización e extensión das áreas trombosadas, determinar o estadio da enfermidade e prescribir un tratamento adecuado, é necesario someterse a unha serie de estudos diagnósticos. Ao codificar as varices, segundo a clasificación internacional de enfermidades venosas crónicas, tamén se codifica o tipo de diagnóstico.
Diagnóstico de varices
Para as varices, a fase inicial do estudo é un exame físico e análise de anamnese. Poden prescribirse análises de sangue de laboratorio e exames de hardware das veas das extremidades:
- dopplerografía;
- anxioscan;
- pletismografía;
- resonancia magnética;
- tomografía computarizada en espiral;
- flebotonometría, etc.
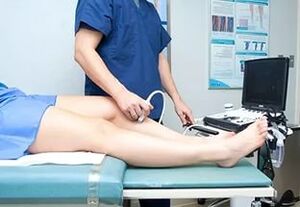
Segundo a clasificación internacional de enfermidades venosas crónicas, o diagnóstico está codificado dependendo do tipo e número de estudos (L1, LII, LIII). Por exemplo: exame clínico e ecografía Doppler (LI); Exploración clínica + ecografía Doppler + ecografía (LII), etc.
Con base na conclusión, desenvólvese unha estratexia de tratamento.
Tratamento de varices patolóxicas
O tratamento das varices nas diferentes fases do desenvolvemento da enfermidade implica o uso de varios métodos e medios de terapia:
- medicinais;
- non medicinais:
- fisioterapia;
- hidroterapia;
- fisioterapia;
- hirudoterapia;
- medias de compresión e vendaxe cunha venda elástica;
- masaxe (por exemplo, ventosas);
- medicina tradicional;
- tratamento cirúrxico, etc.
En diferentes fases das varices, úsanse medicamentos externos e sistémicos. Na fase inicial, os ungüentos, xeles e cremas externos son suficientes para fortalecer as paredes venosas, aliviar o inchazo e normalizar o fluxo sanguíneo. Empregan infusións e decoccións de herbas medicinais: castiñeiro de Indias, galega officinalis, knotweed, elecampane, herba de San Xoán, liño, etc.
Tratamento complexo de varices dá o efecto esperado e reduce o risco de progresión e recorrencia da patoloxía.
Un paso importante é a prevención das varices.
Prevención de varices
A prevención das varices consiste en:
- manter unha dieta equilibrada;
- estilo de vida activo;
- actividade física factible;
- abandonar os malos hábitos;
- realizar exercicios especiais;
- normalización de peso, etc.
Seguir regras simples de prevención evitará o inicio ou a progresión da enfermidade. A pregunta: é posible curar varices en cada caso específico debe ser respondido polo seu médico atendendo.
























